A estrutura anatômica do sistema venoso das extremidades inferiores é caracterizada por grande variabilidade. O conhecimento das características individuais da estrutura do sistema venoso desempenha um papel importante na avaliação dos dados do exame instrumental e na escolha do método de tratamento correto.
As veias das extremidades inferiores são divididas em superficiais e profundas. O sistema venoso superficial das extremidades inferiores começa nos plexos venosos dos dedos dos pés, formando a rede venosa do dorso do pé e o arco cutâneo dorsal do pé. Dele originam-se as veias marginais medial e lateral, que desembocam nas veias safenas maior e menor, respectivamente. A veia safena magna é a veia mais longa do corpo, contém de 5 a 10 pares de válvulas e seu diâmetro normal é de 3 a 5 mm. Origina-se no terço inferior da perna, em frente ao epicôndilo medial, e sobe no tecido subcutâneo da perna e da coxa. Na região da virilha, a veia safena magna drena para a veia femoral. Às vezes, a veia safena magna da coxa e da perna pode ser representada por dois ou até três troncos. A veia safena parva começa no terço inferior da perna ao longo de sua superfície lateral. Em 25% dos casos, flui para a veia poplítea na região da fossa poplítea. Em outros casos, a veia safena parva pode subir acima da fossa poplítea e fluir para a veia safena magna femoral ou para a veia profunda da coxa.
As veias profundas do dorso do pé começam nas veias metatarsais dorsais do pé, que desembocam no arco venoso dorsal do pé, de onde o sangue flui para as veias tibiais anteriores. Ao nível do terço superior da perna, as veias tibiais anterior e posterior fundem-se para formar a veia poplítea, que se localiza lateral e um pouco posterior à artéria de mesmo nome. Na área da fossa poplítea, a veia safena parva e as veias da articulação do joelho desembocam na veia poplítea. A veia profunda da coxa geralmente flui para a veia femoral 6 a 8 cm abaixo da prega inguinal. Acima do ligamento inguinal, esse vaso recebe a veia epigástrica, a veia profunda que circunda o ílio, e passa para a veia ilíaca externa, que se funde com a veia ilíaca interna na articulação sacroilíaca. A veia ilíaca comum pareada começa após a confluência das veias ilíacas externa e interna. As veias ilíacas comuns direita e esquerda se fundem para formar a veia cava inferior. É um grande vaso sem válvulas, com 19 a 20 cm de comprimento e 0,2 a 0,4 cm de diâmetro. A veia cava inferior possui ramos parietais e viscerais, através dos quais o sangue flui das extremidades inferiores, parte inferior do tronco, órgãos abdominais e pequena pelve.
As veias perfurantes (comunicantes) conectam as veias profundas com as superficiais. A maioria delas possui válvulas localizadas suprafascialmente e por meio das quais o sangue passa das veias superficiais para as profundas. Existem veias perfurantes diretas e indiretas. Os diretos conectam diretamente as redes venosas profundas e superficiais, os indiretos conectam-se indiretamente, ou seja, primeiro desembocam na veia muscular, que depois desemboca na veia profunda.
A grande maioria das veias perfurantes surge de tributárias e não do tronco da veia safena magna. Em 90% dos pacientes há incompetência das veias perfurantes da face medial do terço inferior da perna. Na perna, é mais frequentemente observada incompetência das veias perfurantes de Cockett, que conectam o ramo posterior da veia safena magna (veia de Leonardo) às veias profundas. Nos terços médio e inferior da coxa geralmente existem 2 a 4 veias perfurantes mais permanentes (Dodd, Gunter), conectando diretamente o tronco da veia safena magna com a veia femoral. Na transformação varicosa da veia safena parva, são mais frequentemente observadas veias comunicantes incompetentes do terço médio, terço inferior da perna e na região do maléolo lateral.
Curso clínico da doença
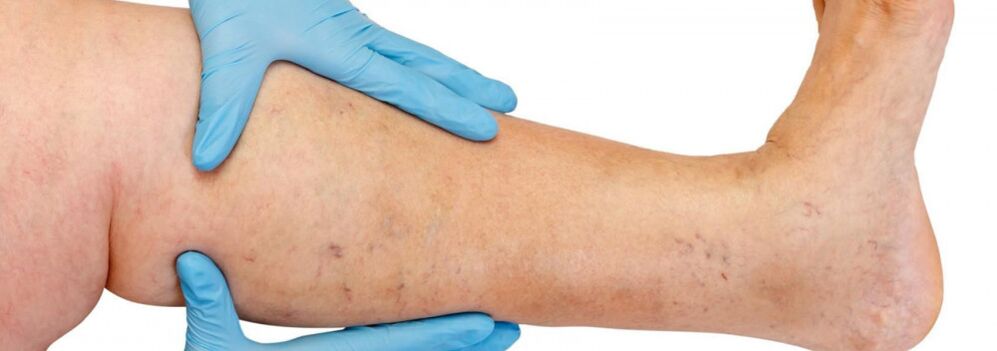
Principalmente, as veias varicosas ocorrem no sistema da veia safena magna, menos frequentemente no sistema da veia safena parva, e começam nas tributárias do tronco da veia nas pernas. O curso natural da doença na fase inicial é bastante favorável; durante os primeiros 10 anos ou mais, além de um defeito cosmético, os pacientes podem não se incomodar com nada. Posteriormente, se o tratamento oportuno não for realizado, começam a aparecer queixas de sensação de peso, cansaço nas pernas e inchaço após atividades físicas (caminhada longa, em pé) ou à tarde, principalmente na estação quente. A maioria dos pacientes queixa-se de dores nas pernas, mas após um questionamento detalhado é possível revelar que se trata justamente de uma sensação de plenitude, peso e plenitude nas pernas. Mesmo com um breve descanso e posição elevada do membro, a gravidade das sensações diminui. São esses sintomas que caracterizam a insuficiência venosa nesta fase da doença. Se falamos de dor, é necessário excluir outras causas (insuficiência arterial das extremidades inferiores, trombose venosa aguda, dores articulares, etc.). A progressão subsequente da doença, além do aumento do número e tamanho das veias dilatadas, leva à ocorrência de distúrbios tróficos, muitas vezes devido ao acréscimo de veias perfurantes incompetentes e à ocorrência de insuficiência valvar das veias profundas.
Em caso de insuficiência de veias perfurantes, os distúrbios tróficos limitam-se a qualquer uma das superfícies da perna (lateral, medial, posterior). Os distúrbios tróficos na fase inicial se manifestam por hiperpigmentação local da pele, ocorrendo então espessamento (endurecimento) do tecido adiposo subcutâneo até o desenvolvimento da celulite. Esse processo termina com a formação de um defeito ulcerativo-necrótico, que pode atingir diâmetro de 10 cm ou mais e se estender profundamente na fáscia. O local típico de ocorrência de úlceras tróficas venosas é a área do maléolo medial, mas a localização das úlceras na perna pode ser diferente e múltipla. Na fase dos distúrbios tróficos, ocorrem coceira intensa e queimação na área afetada; Alguns pacientes desenvolvem eczema microbiano. A dor na área da úlcera pode não ser expressa, embora em alguns casos seja intensa. Nesta fase da doença, o peso e o inchaço nas pernas tornam-se constantes.
Diagnóstico de varizes
É especialmente difícil diagnosticar o estágio pré-clínico das veias varicosas, uma vez que esse paciente pode não ter veias varicosas nas pernas.
Nesses pacientes, o diagnóstico de varizes nas pernas é erroneamente rejeitado, embora haja sintomas de varizes, indícios de que o paciente tenha parentes que sofrem desta doença (predisposição hereditária) e dados ultrassonográficos sobre alterações patológicas iniciais no sistema venoso.
Tudo isso pode levar ao não cumprimento dos prazos para o início ideal do tratamento, à formação de alterações irreversíveis na parede venosa e ao desenvolvimento de complicações muito graves e perigosas das varizes. Somente quando a doença é reconhecida em um estágio pré-clínico inicial é que é possível prevenir alterações patológicas no sistema venoso das pernas por meio de efeitos terapêuticos mínimos nas veias varicosas.
Evitar vários tipos de erros de diagnóstico e fazer um diagnóstico correto só é possível após um exame minucioso do paciente por um especialista experiente, interpretação correta de todas as suas queixas, uma análise detalhada da história da doença e o máximo de informações possíveis sobre o estado do sistema venoso das pernas obtido com os mais modernos equipamentos (métodos instrumentais de diagnóstico).
Às vezes, a digitalização duplex é realizada para determinar a localização exata das veias perfurantes, identificando o refluxo venovenoso em um código de cores. Em caso de insuficiência valvar, suas válvulas param de fechar completamente durante a manobra de Valsava ou testes de compressão. A insuficiência valvar leva ao aparecimento de refluxo venovenoso, alto, pela junção safeno-femoral incompetente, e baixo, pelas veias perfurantes da perna incompetentes. Usando este método, é possível registrar o fluxo reverso do sangue através dos folhetos prolapsados de uma válvula incompetente. É por isso que o diagnóstico é em vários estágios ou em vários níveis. Em uma situação normal, o diagnóstico é feito após diagnóstico ultrassonográfico e exame por um flebologista. No entanto, em casos particularmente difíceis, o exame deve ser realizado por etapas.
- Primeiro, um exame e questionamento minuciosos são realizados por um cirurgião flebologista;
- se necessário, o paciente é encaminhado para métodos instrumentais adicionais de pesquisa (angioscanning duplex, fleboscintilografia, linfocintilografia);
- pacientes com doenças concomitantes (osteocondrose, eczema varicoso, insuficiência linfovenosa) recebem consulta com os principais consultores especializados nessas doenças) ou métodos de pesquisa adicionais;
- todos os pacientes que necessitam de cirurgia são consultados primeiro pelo cirurgião operador e, se necessário, por um anestesista.
Tratamento
O tratamento conservador é indicado principalmente para pacientes que apresentam contraindicações ao tratamento cirúrgico: devido ao seu estado geral, com leve dilatação das veias causando apenas transtornos estéticos, ou se a intervenção cirúrgica for recusada. O tratamento conservador visa prevenir o desenvolvimento da doença. Nestes casos, os pacientes devem ser orientados a enfaixar a superfície afetada com bandagem elástica ou usar meias elásticas, colocar periodicamente as pernas na posição horizontal e realizar exercícios especiais para o pé e perna (flexão e extensão nas articulações do tornozelo e joelho) para ativar a bomba músculo-venosa. A compressão elástica acelera e aumenta o fluxo sanguíneo nas veias profundas da coxa, reduz a quantidade de sangue nas veias safenas, previne a formação de edema, melhora a microcirculação e ajuda a normalizar os processos metabólicos nos tecidos. O curativo deve começar pela manhã, antes de sair da cama. O curativo é aplicado com leve tensão desde os dedos dos pés até a coxa, com aderência obrigatória no calcanhar e na articulação do tornozelo. Cada rodada subsequente do curativo deve se sobrepor pela metade à anterior. Recomenda-se a utilização de malhas médicas certificadas com seleção individual do grau de compressão (de 1 a 4). Os pacientes devem usar calçados confortáveis, com sola dura e salto baixo, evitar ficar em pé por muito tempo, realizar trabalho físico pesado e trabalhar em áreas quentes e úmidas. Se, devido à natureza da atividade laboral, o paciente tiver que ficar sentado por muito tempo, as pernas devem ser colocadas em posição elevada, colocando um suporte especial com a altura necessária sob os pés. É aconselhável caminhar um pouco a cada 1-1,5 horas ou ficar na ponta dos pés 10-15 vezes. As contrações resultantes dos músculos da panturrilha melhoram a circulação sanguínea e aumentam o fluxo venoso. Durante o sono, suas pernas precisam ser colocadas em uma posição elevada.
Os pacientes são aconselhados a limitar a ingestão de água e sal, normalizar o peso corporal e tomar periodicamente diuréticos e medicamentos que melhorem o tônus venoso. Segundo as indicações, são prescritos medicamentos que melhoram a microcirculação nos tecidos. Para o tratamento, recomenda-se o uso de antiinflamatórios não esteroidais.
A fisioterapia desempenha um papel significativo na prevenção de varizes. Para formas não complicadas, os procedimentos hídricos são úteis, especialmente natação, escalda-pés quentes (não superiores a 35°) com uma solução de sal de cozinha a 5-10%.
Escleroterapia compressiva
As indicações para terapia com injeção (escleroterapia) para varizes ainda estão sendo debatidas. O método consiste na introdução de um agente esclerosante na veia dilatada, sua posterior compressão, desolação e esclerose. Os medicamentos modernos utilizados para esses fins são bastante seguros, ou seja, não causam necrose da pele ou do tecido subcutâneo quando administrados por via extravasal. Alguns especialistas utilizam a escleroterapia para quase todas as formas de varizes, enquanto outros rejeitam completamente o método. Muito provavelmente, a verdade está em algum lugar no meio, e faz sentido que mulheres jovens com os estágios iniciais da doença usem o método de tratamento por injeção. A única coisa é que eles devem ser alertados sobre a possibilidade de recidiva (maior do que com a intervenção cirúrgica), a necessidade de usar constantemente uma bandagem de compressão fixadora por um longo período (até 3-6 semanas) e a probabilidade de que várias sessões podem ser necessárias para esclerose completa das veias.
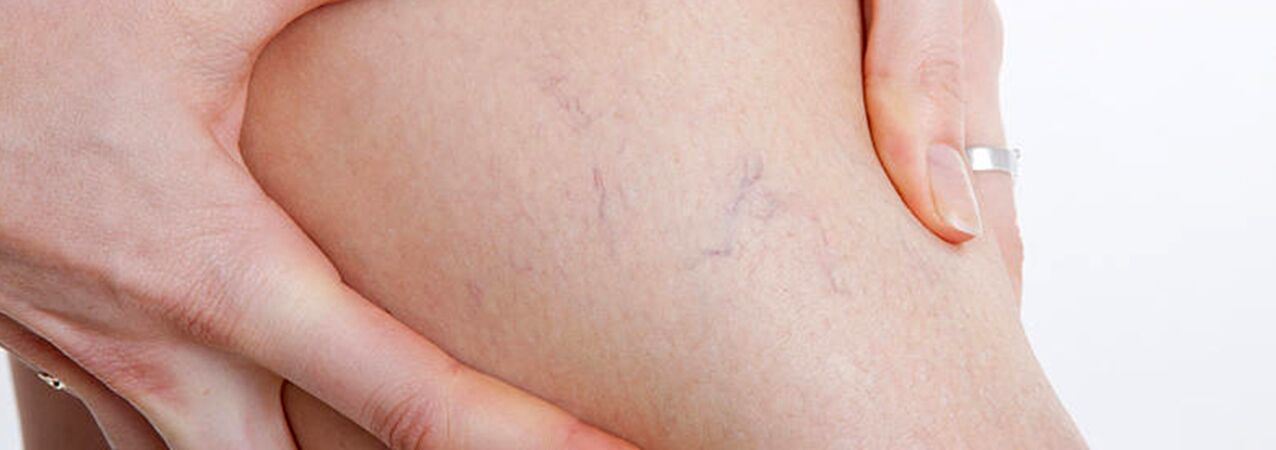
O grupo de pacientes com varizes deve incluir pacientes com telangiectasias (“vasinhos”) e dilatação da tela das veias safenas parvas, uma vez que as causas do desenvolvimento dessas doenças são idênticas. Neste caso, junto com a escleroterapia, você também pode coagulação percutânea a laser, mas somente após excluir danos às veias profundas e perfurantes.
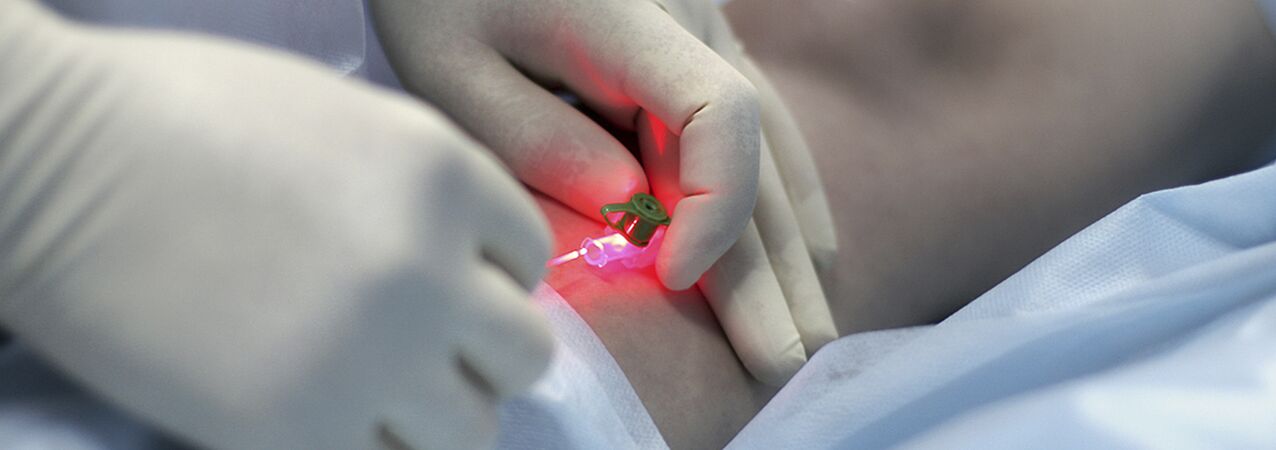
Coagulação percutânea a laser (PLC)
Trata-se de um método baseado no princípio da fotocoagulação seletiva (fototermólise), baseado na diferente absorção da energia do laser por diversas substâncias do organismo. Uma característica especial do método é a natureza sem contato desta tecnologia. A cabeça de focagem concentra energia num vaso sanguíneo da pele. A hemoglobina no vaso absorve seletivamente feixes de laser de um determinado comprimento de onda. Sob a ação de um laser, ocorre a destruição do endotélio na luz do vaso, o que leva à colagem das paredes do vaso.
A eficácia do PLK depende diretamente da profundidade de penetração da radiação laser: quanto mais profundo o vaso, maior deve ser o comprimento de onda, portanto o PLK tem indicações bastante limitadas. Para vasos com diâmetro superior a 1,0-1,5 mm, a microescleroterapia é mais eficaz. Considerando a distribuição extensa e ramificada das vasinhos nas pernas e o diâmetro variável dos vasos, atualmente é utilizado ativamente um método de tratamento combinado: na primeira etapa é realizada a escleroterapia de veias com diâmetro superior a 0,5 mm, em seguida, um laser é usado para remover as “estrelas” restantes de menor diâmetro.
O procedimento é praticamente indolor e seguro (não são utilizados resfriamento da pele e anestésicos), pois a luz do aparelho pertence à parte visível do espectro, e o comprimento de onda da luz é projetado para que a água nos tecidos não ferva e o paciente não receba queimaduras. Para pacientes com alta sensibilidade à dor, recomenda-se a aplicação preliminar de um creme com efeito anestésico local. O eritema e o inchaço diminuem em 1-2 dias. Após o curso, por cerca de duas semanas, alguns pacientes podem apresentar escurecimento ou clareamento da área tratada da pele, que então desaparece. Em pessoas de pele clara, as alterações são quase imperceptíveis, mas em pacientes com pele escura ou bronzeado forte, o risco dessa pigmentação temporária é bastante elevado.
O número de procedimentos depende da complexidade do caso - os vasos sanguíneos estão em profundidades diferentes, as lesões podem ser pequenas ou ocupar uma superfície bastante grande da pele, mas geralmente não são necessárias mais do que quatro sessões de terapia a laser (5-10 minutos cada). O resultado máximo em tão pouco tempo é alcançado devido ao formato “quadrado” exclusivo do pulso de luz do dispositivo; aumenta sua eficácia em comparação com outros dispositivos, reduzindo também a possibilidade de efeitos colaterais após o procedimento.
Tratamento cirúrgico
A cirurgia é o único método de tratamento radical para pacientes com varizes nas extremidades inferiores. O objetivo da operação é eliminar mecanismos patogenéticos (refluxo venovenoso). Isto é conseguido removendo os troncos principais da veia safena magna e parva e ligando as veias comunicantes incompetentes.
O tratamento cirúrgico das varizes tem uma história centenária. Anteriormente, e muitos cirurgiões ainda o fazem, eram utilizadas grandes incisões ao longo das veias varicosas e anestesia geral ou raquidiana. Os vestígios após essa “mini-flebectomia” permanecem uma lembrança vitalícia da cirurgia. As primeiras operações nas veias (segundo Schade, segundo Madelung) foram tão traumáticas que os danos delas superaram os danos das veias varicosas.
Em 1908, o cirurgião americano Babcock criou um método de extração da veia subcutânea usando uma sonda metálica rígida com uma azeitona. De forma aprimorada, esse método cirúrgico para remoção de varizes ainda é utilizado em muitos hospitais públicos. As varizes são removidas por meio de incisões separadas, conforme sugerido pelo cirurgião Narat. Assim, a flebectomia clássica é chamada de método Babcock-Narat. A flebectomia de acordo com Babcock-Narat tem desvantagens - grandes cicatrizes após a cirurgia e diminuição da sensibilidade da pele. A capacidade de trabalho diminui por 2 a 4 semanas, o que torna difícil para os pacientes concordarem com o tratamento cirúrgico das veias varicosas.
Os flebologistas desenvolveram uma tecnologia única para o tratamento de varizes em um dia. Casos complexos são operados com tecnologia combinada. Os principais troncos varicosos grandes são removidos por inversão stripping, que envolve intervenção mínima através de mini-incisões (de 2 a 7 mm) na pele, que praticamente não deixam cicatrizes. O uso de uma técnica minimamente invasiva envolve trauma tecidual mínimo. O resultado desta operação é a eliminação das varizes com excelente resultado estético. O tratamento cirúrgico combinado é realizado sob anestesia venosa total ou raquianestesia, com período máximo de internação de até 1 dia.
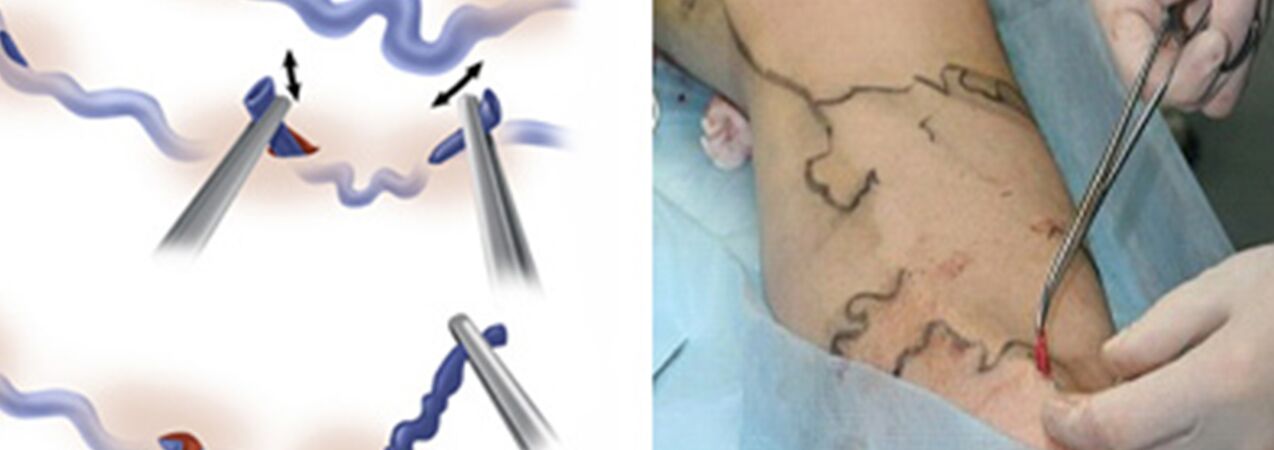
O tratamento cirúrgico inclui:
- Crossectomia - cruzamento do local onde o tronco da veia safena magna desemboca no sistema venoso profundo;
- Stripping é a remoção de um fragmento de veia varicosa. Apenas a veia varicosa é removida, e não toda (como na versão clássica).
Na verdade miniflebectomia substituiu a técnica de Narat para remoção de tributárias varicosas das veias principais. Anteriormente, eram feitas incisões cutâneas de 1-2 a 5-6 cm ao longo do trajeto das varizes, por onde as veias eram isoladas e retiradas. O desejo de melhorar o resultado cosmético da intervenção e de poder retirar veias não através de incisões tradicionais, mas através de mini-incisões (punções), obrigou os médicos a desenvolverem ferramentas que lhes permitissem fazer quase a mesma coisa através de um mínimo defeito cutâneo. Foi assim que surgiram conjuntos de “ganchos” de flebectomia de diversos tamanhos e configurações e espátulas especiais. E em vez de um bisturi comum, começaram a ser usados bisturis com lâmina muito estreita ou agulhas de diâmetro bastante grande para perfurar a pele (por exemplo, uma agulha usada para tirar sangue venoso para análise com diâmetro de 18G). Idealmente, a marca de uma punção com essa agulha fica praticamente invisível depois de algum tempo.
Algumas formas de varizes são tratadas ambulatorialmente sob anestesia local. O trauma mínimo durante a miniflebectomia, bem como o baixo risco de intervenção, permitem que esta operação seja realizada em hospital-dia. Após observação mínima na clínica após a cirurgia, o paciente pode ser mandado para casa por conta própria. No pós-operatório, mantém-se um estilo de vida ativo e incentiva-se a caminhada ativa. A incapacidade temporária para o trabalho geralmente não dura mais de 7 dias, então é possível começar a trabalhar.
Quando a microflebectomia é usada?
- Quando o diâmetro dos troncos varicosos da veia safena magna ou parva for superior a 10 mm;
- Após sofrer tromboflebite dos principais troncos subcutâneos;
- Após recanalização dos troncos após outros tipos de tratamento (EVLT, escleroterapia);
- Remoção de varizes individuais muito grandes.
Pode ser uma operação independente ou fazer parte de um tratamento combinado de varizes, combinado com tratamento de veias a laser e escleroterapia. As táticas de uso são determinadas individualmente, sempre levando em consideração os resultados da ultrassonografia duplex do sistema venoso do paciente. A microflebetomia é usada para remover veias de vários locais que sofreram alterações por diversos motivos, inclusive na face. O professor Varadi de Frankfurt desenvolveu seus instrumentos convenientes e formulou os postulados básicos da microflebectomia moderna. O método de flebectomia Varadi proporciona excelentes resultados cosméticos sem dor ou hospitalização. É um trabalho muito meticuloso, quase de joalheria.
Após cirurgia nas veias
O pós-operatório após a flebectomia “clássica” usual é bastante doloroso. Às vezes, grandes hematomas são uma preocupação e ocorre inchaço. A cicatrização de feridas depende da técnica cirúrgica do flebologista; às vezes há vazamento de linfa e formação prolongada de cicatrizes visíveis; muitas vezes, após uma flebectomia importante, permanece uma perda de sensibilidade na área do calcanhar.
Em contrapartida, após a miniflebectomia, as feridas não necessitam de sutura, pois são apenas punções, não há dor e na prática não foram observados danos aos nervos cutâneos. No entanto, tais resultados da flebectomia são alcançados apenas por flebologistas muito experientes.
























